Cause della cervicalgia: Traumi (colpo di frusta, distorsioni) – guida pratica al recupero
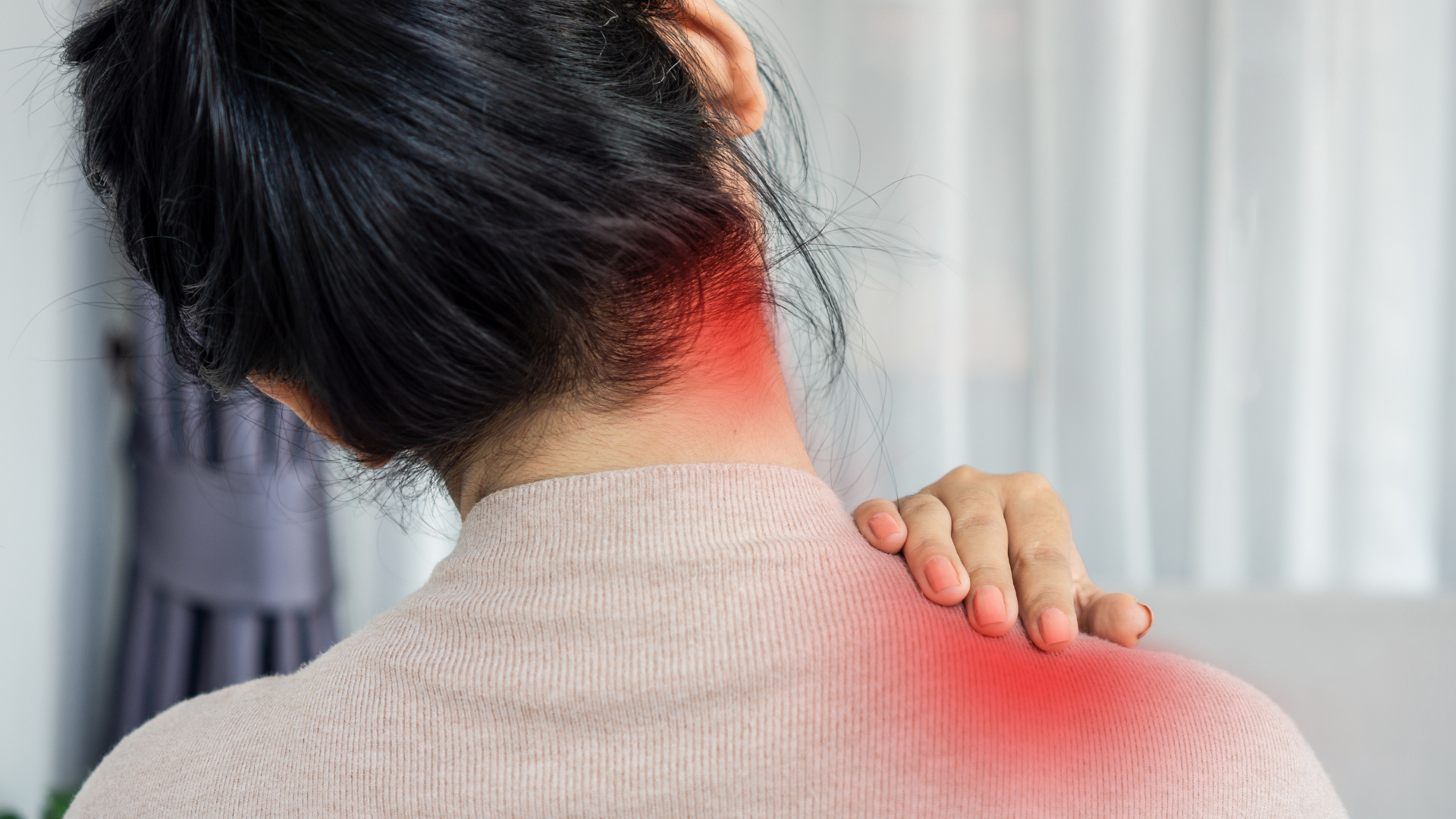
Scenario frequente. Dopo un tamponamento, una caduta o uno scatto brusco durante lo sport, può comparire dolore al collo con rigidità e talvolta mal di testa: è la cosiddetta cervicalgia post-traumatica, un quadro spesso incluso nelle whiplash-associated disorders (WAD).
Cosa aspettarsi. Nella maggior parte dei casi, in assenza di lesioni gravi, la prognosi è favorevole: con gestione attiva (educazione, esercizi mirati e – molto utile – la terapia manuale) si osserva un miglioramento progressivo nelle prime settimane.
Principi chiave. Identificare segnali d’allarme (red flags), evitare immobilità prolungata, introdurre un piano graduale di movimento e disporre di criteri chiari per il rientro a lavoro e sport riduce il rischio di cronicizzazione. Per informazioni di base sulla cervicalgia: cervicalgia.
Che cosa intendiamo per “trauma” cervicale
Con “trauma” si intende un evento che impone al collo una accelerazione-decelerazione rapida (es. colpo di frusta da tamponamento), una forza torsionale/flessionale (caduta, contrasto nello sport) o un microtrauma ripetuto. Il risultato è una irritazione meccanica di faccette articolari, capsule, legamenti, muscoli e – talvolta – radici nervose.
Le WAD sono classificate (0–III) in base a segni e sintomi: si va da dolore e rigidità senza reperti oggettivi, fino a quadri con segni neurologici (rari in ambulatorio generale). Questa classificazione orienta prognosi e gestione.
Segni e sintomi tipici
Dolore cervicale locale con rigidità e limitazione del movimento (ROM), spesso peggiora nei movimenti finali.
Cefalea (spesso occipitale e/o irradiata a fronte o tempie), dolore scapolare, zona trapezi/spalla o alla parte alta del dorso.
Ipersensibilità ai tessuti molli, fastidio alla palpazione paravertebrale.
Sintomi associati possibili: stanchezza, sonno disturbato, paura del movimento (kinesiofobia).
Radicolopatia (non sempre presente): dolore che scende al braccio, parestesie, eventuale perdita di forza in un distretto, alterazioni riflessi.
Se compaiono sbandamenti, vomito ripetuto, cefalea devastante, disturbi sfinterici, debolezza progressiva o dolore notturno severo non modulabile, vai subito in PS.
Red flags e quando serve l’imaging
Gli esami (RX/TC/RM) non sono di routine nella cervicalgia post-traumatica non complicata. Sono indicati in presenza di:
Trauma ad alta energia o sospetta frattura/lussazione;
Deficit neurologici oggettivi (forza, sensibilità, riflessi) progressivi;
Dolore notturno severo, febbre, perdita di peso non spiegata, immunosoppressione;
Sospetta radicolopatia persistente o mancata risposta a un percorso conservativo adeguato.
Regole cliniche di screening per frattura (es. orientamenti tipo Canadian C-Spine) aiutano a decidere quando radiografare. In assenza di criteri, l’imaging anticipato non migliora gli esiti e può portare a overdiagnosi.
Che cosa succede nei tessuti
Il collo può reagire con una risposta protettiva: i muscoli aumentano il tono, le capsule e i legamenti diventano più sensibili e il sistema nervoso “sceglie” posture e movimenti cautelativi. Questo pattern di protezione spiega perché, nei primi giorni, i movimenti risultino “durissimi” e la testa cerchi spontaneamente posizioni antalgiche.
Nei traumi con coinvolgimento radicolare, l’irritazione meccanica/infiammatoria delle radici nervose può causare dolore irradiato, formicolii e – nei casi più intensi – debolezza. Qui la valutazione medica e la progressione degli esercizi vanno calibrate con maggiore prudenza.
Blocco meccanico capsulare post-trauma (plica/meniscoide): quando può comparire
In alcuni episodi di cervicalgia post-traumatica (es. colpo di frusta lieve, rotazione brusca) il dolore e la grande difficoltà a girare la testa possono dipendere da un blocco meccanico articolare e non da un “blocco muscolare”.
Le faccette zigoapofisarie cervicali hanno una capsula elastica che può formare piccole plicche/meniscoidi.
Dopo posizioni prolungate in rotazione (anche durante il sonno) o in seguito a un movimento in apertura/rotazione al momento del trauma, una plica capsulare può invaginarsi e rimanere impigliata tra le superfici articolari quando si tenta il movimento opposto.
Questo genera un impedimento meccanico improvviso: dolore unilaterale acuto, postura antalgica e marcata limitazione della rotazione nella direzione “bloccata”. Lo spasmo muscolare è una risposta riflessa di protezione, non la causa primaria.
Gestione pratica (solo dopo esclusione di lesioni gravi/red flags):
Movimenti dolci di “sblocco” a mezza corsa (piccole rotazioni/inclinazioni) più volte al giorno, senza dolore pungente.
Calore 10–15′ se dà sollievo.
Terapia manuale mirata (mobilizzazioni selettive e tecniche di gapping articolare) può favorire la liberazione della plica e ridurre lo spasmo; sempre integrata a esercizi di controllo motorio e rinforzo. Approfondisci qui: terapia manuale.
Niente “scatti” fai-da-te: serve valutare irritabilità e direzione sicura.
In presenza di trauma ad alta energia, deficit neurologici, dolore notturno severo o altre bandiere rosse, prima di qualunque manovra seguire i criteri di imaging e sicurezza indicati nel capitolo dedicato. Per il lavoro attivo a casa (ROM, flessori profondi, scapolo-toracica, propriocezione) vedi: esercizi cervicali.
Cosa fare subito (prime 72 ore)
Restare attivi entro soglia. Evita l’immobilità prolungata: svolgi brevi sessioni (più volte al giorno) di rotazioni, inclinazioni e flesso-estensioni parziali senza dolore pungente.
Freddo o calore a preferenza per 10–15′ (il freddo può aiutare nelle prime 24–48 h in alcuni pazienti; altri riferiscono miglior beneficio col calore).
Farmaci: solo se prescritti/consigliati dal medico o dal farmacista.
Sonno: posizione neutra con cuscino che mantenga l’allineamento; evita la pancia in giù prolungata.
Attività quotidiane: continua quelle tollerate (camminare, mansioni leggere). Evita gesti bruschi e carichi sopra la testa nella fase molto acuta.
Il collare NON è indicato
Fisioterapia basata su evidenze: come funziona e perché
Le revisioni e le linee guida suggeriscono che l’approccio attivo ottiene i risultati migliori nel medio periodo. Gli elementi principali sono:
1) Educazione
Spiegare la natura meccanica del dolore e la prognosi favorevole nella maggioranza dei casi.
Pacing: alternare carichi/posizioni e gradare progressivamente esposizione e intensità.
Riconoscere e gestire fattori psicosociali (ansia, paura del movimento) che possono amplificare i sintomi.
2) Esercizi specifici
Target: ROM, flessori profondi del collo, resistenza scapolo-toracica, controllo motorio; nei quadri con irritazione del nervo, modulazione neurodinamica in sicurezza.
ROM attivo controllato: aumento graduale dell’escursione rispettando la soglia “buona”.
Flessori profondi (chin-tuck): attivazione su supino/in piedi con progressioni (mantenimenti 5–10″; successivamente resistenze leggere).
Rinforzo scapolare: romboidi, trapezio medio/inferiore, serrato anteriore (rematore elastico, depressione scapolare, Y-T-W controllate).
Controllo del movimento: esercizi di precisione (es. con puntatore/laser) per migliorare propriocezione e coordinazione.
Neurodinamica (quando indicata): scivolamenti nervosi a bassa irritabilità, con dosaggi cauti e monitorando la risposta a 24 ore.
3) Terapia manuale (come supporto)
Mobilizzazioni cervicali e manipolazioni toraciche possono ridurre il dolore e facilitare il recupero del ROM nel breve periodo, se integrate a un programma di esercizi.
Non sono il trattamento “principale”: servono a creare una finestra di movimento per allenarsi meglio. Scopri l’approccio nello studio: terapia manuale.
Per schede pratiche e progressioni: esercizi cervicali.
Esempi di esercizi
Regola generale: nessun dolore pungente; se i sintomi peggiorano nelle 24 h successive, riduci ampiezza/dosaggio e confrontati col fisioterapista.
Chin-tuck (flessori profondi): 2–3 serie × 8–12 rip; progressione con mantenimenti 5–10″ e resistenze leggere.
Rotazioni controllate: 2–3 × 8–10 per lato; criterio di progressione = più ROM senza rebound del dolore a 24 h.
Inclinazioni laterali: 2–3 × 8–10; spalle rilassate, niente compensi.
Estensione toracica seduti: 8–10 rip; appoggiati allo schienale o usa un rullo morbido, espira nel movimento.
Scapular setting: 2–3 × 10–12; scapole “verso basso e colonna” senza irrigidire il trapezio superiore.
Neurodinamica (se indicata clinicamente): sliders median/radiale/ulnare a basso dosaggio (es. 2×10 movimenti lenti), sospendendo se compaiono parestesie persistenti o dolore irritativo.
Ritorno al lavoro e allo sport: criteri chiari, non “a sensazione”
ROM funzionale per il compito (guidare, controllare gli specchietti, gesti sportivi specifici).
Assenza di peggioramento a 24 ore dall’esposizione alle attività.
Tolleranza isometrica: mantenere la testa in posizione (es. postura di lavoro) senza incremento dei sintomi.
Confidenza nel gesto e qualità del movimento (evitare compensi marcati).
Per sport overhead e di contatto: progressione stepwise (drills tecnici → gesti parziali → pieni) con monitoraggio dei sintomi e del recupero.
Gestione del dolore e farmaci: due note importanti
L’uso di farmaci (analgesici/antinfiammatori) deve essere personalizzato e prescritto dal medico; non sostituisce esercizi e gradazione dei carichi.
Infiltrazioni: raramente necessarie nelle forme meccaniche non complicate; valutazione caso per caso, solo dopo un tentativo adeguato di trattamento conservativo.
Prevenzione delle ricadute
Varietà di movimento: alterna postura e compiti, spezza la seduta con micro-pause (30–60″ ogni 30–45′).
Endurance posturale: isometrie leggere mantenute (flessori profondi, scapolo-toracica).
Gradazione dei carichi: aumenta poco per volta, soprattutto nei gesti overhead e nello strength training.
Sonno e stress: routine serale, igiene del sonno, strategie di gestione dello stress (respirazione, pause attive).
Educazione: riconosci i segnali di sovraccarico e intervieni precocemente con micro-aggiustamenti di carico ed esercizi.
Quando rivolgersi al fisioterapista
Dolore/rigidità che limitano attività o guida oltre 1–2 settimane.
Ricadute frequenti o ridotta tolleranza a carichi/sport.
Dubbi su esecuzione e progressione degli esercizi.
Rientro a sport o lavori con carichi specifici (overhead, movimentazione, turni).
Necessità di valutazione ergonomica (postazione, abitudini).
Per prenotare una valutazione: Contatti / Prenotazioni. (Menzione locale unica per coerenza SEO.)
In sintesi (3 punti chiave)
La cervicalgia post-trauma è spesso meccanica e reversibile: l’attività precoce guidata e gli esercizi sono centrali.
Terapia manuale utile come supporto per ridurre il dolore nel breve periodo e favorire l’aderenza agli esercizi.
Imaging selettivo: riservato a red flags, deficit o non risposta al percorso conservativo.
Criteri chiari per rientrare a lavoro/sport riducono il rischio di cronicizzazione.
Fonti (Italia & internazionali)
NHS – Whiplash (educazione paziente; attività precoce, collare solo breve per comfort):
https://www.nhs.uk/conditions/whiplash/
NICE CKS – Neck pain (non-specific) (gestione clinica, red flags, imaging selettivo):
https://cks.nice.org.uk/topics/neck-pain-non-specific/
NICE CKS – Cervical radiculopathy (segnali neurologici, percorso clinico):
https://cks.nice.org.uk/topics/neck-pain-cervical-radiculopathy/
JOSPT / Orthopaedic Section – Neck Pain: Clinical Practice Guidelines (2017, PDF) (classificazione “mobility deficits”, esercizio + manual therapy come complemento):
https://orthopt.org/uploads/content_files/files/Neck%20Pain%20CPG%20-%20Revision%202017.pdf
Cochrane – Exercise for neck pain (overview) (benefici dell’esercizio su dolore/funzione):
https://www.cochrane.org/evidence/CD004250_exercise-neck-pain
BJGP – Cervical radiculopathy & myelopathy (orientamenti clinici utili in primary care):
https://bjgp.org/content/68/666/44
ISSalute – Dolore al collo (cervicalgia) (sintesi italiana, patient education):
https://www.issalute.it/index.php/la-salute-dalla-a-alla-z-menu/d/dolore-al-collo-cervicalgia
Sintesi accademica italiana su WAD/Quebec Task Force (PDF) (inquadramento/classificazione):
https://www.masteromt.unige.it/images/tesirdm2016/A/Bertocchini%20TRATTAMENTO%20WAD.pdf